Nos équipes vous accompagnent tout au long de votre parcours de soins.
N’hésitez pas à les solliciter et à leur parler, des réponses à vos interrogations et des solutions peuvent être trouvées ensemble.
> Voir aussi la prise en charge du patient
Sommaire de la page
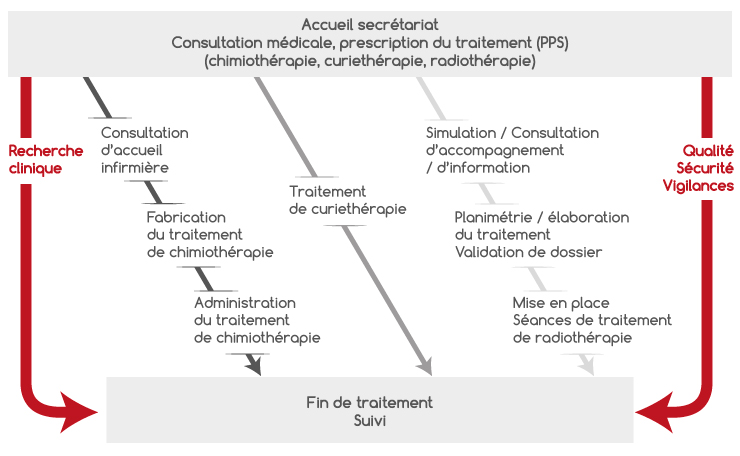
→ Votre parcours en radiothérapie
└ Scanner de repérage
└ Consultation d’accompagnement et d’information
└ Planimétrie – élaboration du traitement et validation du dossier
└ Mise en place – séance de traitement
→ Votre parcours de soins en curiethérapie
→ Votre parcours de soins en chimiothérapie
→ Votre suivi médical pendant / après votre traitement
Votre PPS
 Les « Plans cancer » successifs préconisent que le patient reçoive un PPS, Plan Personnalisé de Soins.
Les « Plans cancer » successifs préconisent que le patient reçoive un PPS, Plan Personnalisé de Soins.
Il s’agit d’un plan prévisionnel de traitement et de soins, qui vous donne des indications sur le traitement prévu pour vous. Il pourra être modifié ou adapté en fonction des bilans d’évaluation réalisés et de votre tolérance au traitement.
Il est le reflet de la consultation initiale que vous avez eue avec votre médecin oncologue, et fait suite à la tenue d’une Réunion de Concertation Pluridisciplinaire (RCP).
Le PPS est un outil de coordination des soins entre les différents professionnels qui participent à votre prise en charge globale.
Votre parcours en radiothérapie
 Vous allez tout d’abord bénéficier d’un Scanner de repérage (= scanner de simulation)
Vous allez tout d’abord bénéficier d’un Scanner de repérage (= scanner de simulation)
Voici une vidéo qui vous apportera un complément d’information sur ce sujet
Le scanner n’est pas effectué à visée diagnostique. Il s’agit d’un examen indolore permettant de délimiter précisément, en 3 dimensions, la zone à irradier et de protéger les organes à risques. Vous serez installé sur le lit d’examen dans la position qui sera celle de votre traitement.
Cette étape dure 30 min à 1h en moyenne et la qualité de cet examen est garante de la qualité de votre traitement.

Pour la précision du traitement, il est indispensable que vous restiez immobile pendant toute la durée de l’examen. Pour vous aider, on utilise des systèmes de contention (masque personnalisé, des coussins afin de caler vos genoux, vos pieds, vos bras, votre nuque…).
A la fin du repérage, une blouse vous sera remise et préservera votre pudeur lors des traitements.
Lors du scanner de repérage, des points de tatouage ou des repères à la peinture, vont être effectués sur votre peau ou sur le système de contention. Ils permettent de visualiser la zone à irradier. Il est donc indispensable de conserver ces repères pendant toute la durée du traitement afin d’éviter les risques d’irradiation non-appropriée.
En même temps que le scanner de repérage, une consultation d’accompagnement et d’information vous sera délivrée par le manipulateur.
Cette consultation a pour objet de vous réexpliquer le traitement, vous donner des détails sur son déroulement et de répondre à toutes vos questions. Il vous remettra, si besoin, des documents explicatifs.
Les manipulateurs sont en charge de la réalisation de votre traitement et vous accueilleront quotidiennement. Ils seront donc des interlocuteurs privilégiés ; n’hésitez pas à leur faire part de vos inquiétudes ou d’un changement de votre état de santé ; ils sauront vous conseiller au mieux ou demander une consultation en urgence à votre radiothérapeute si nécessaire.
Trouvons ensemble des réponses et des solutions à vos interrogations
Planimétrie – élaboration du traitement et validation du dossier
Cette étape est nécessaire entre le scanner de repérage et la première mise en place sous l’appareil de traitement. Fondamentale pour optimiser votre traitement, cette phase purement technique ne requiert pas votre présence. Son objectif est d’optimiser la dose de rayons prescrite par le médecin-radiothérapeute sur la zone ciblée, tout en préservant au maximum les tissus sains avoisinants et les organes à risque. Cette étape peut prendre plusieurs jours.
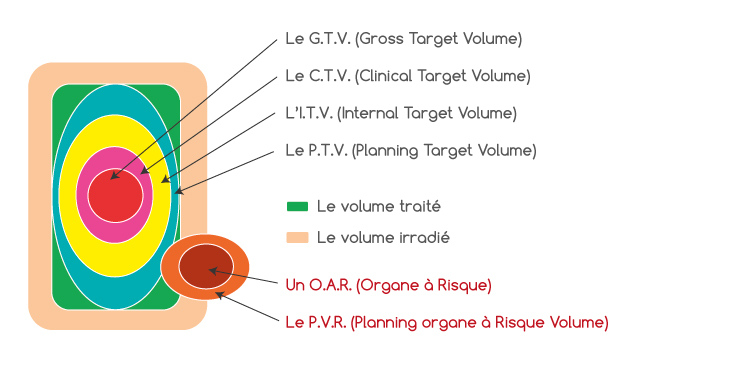
Par définition, le volume à irradier est composé du GTV (Gross Tumor Volume), correspondant au volume palpable et visible de la tumeur.
Cependant, il peut y avoir des ramifications non palpables des cellules tumorales vers l’extérieur du GTV. Celles-ci sont prises en compte dans le CTV (Clinical Target Volume), correspondant au volume qu’il est cliniquement nécessaire de traiter.

 Les mouvements physiologiques internes et les écarts liés au positionnement quotidien du patient sur la table de traitement sont pris en compte. On définit alors des marges de sécurité supplémentaires (Marge Interne et Marge de Positionnement) à appliquer au CTV, ce qui nous amène à la définition du PTV (Planified Target Volume).
Les mouvements physiologiques internes et les écarts liés au positionnement quotidien du patient sur la table de traitement sont pris en compte. On définit alors des marges de sécurité supplémentaires (Marge Interne et Marge de Positionnement) à appliquer au CTV, ce qui nous amène à la définition du PTV (Planified Target Volume).
Cette étape est effectuée par une équipe pluridisciplinaire compétente (médecin, physicien et dosimétriste), avec l’aide d’un matériel informatique ultra performant.
Une fois la planification du traitement contrôlée et validée, les données de dosimétrie sont envoyés automatiquement à l’ordinateur de l’appareil de traitement ce qui supprime tout risque d’erreur humaine de recopie.
Mise en place – séance de traitement
 Lors de vos séances de radiothérapie, nous vous invitons à vous présenter directement en salle d’attente « traitement ». A l’appel de votre nom et après passage en cabine de déshabillage, vous serez accompagné par les manipulateurs. Ils vous installeront sur la table de traitement, dans la même position et avec les mêmes accessoires de contention que ceux utilisés lors du scanner.
Lors de vos séances de radiothérapie, nous vous invitons à vous présenter directement en salle d’attente « traitement ». A l’appel de votre nom et après passage en cabine de déshabillage, vous serez accompagné par les manipulateurs. Ils vous installeront sur la table de traitement, dans la même position et avec les mêmes accessoires de contention que ceux utilisés lors du scanner.
Une fois installé(e), vous ne devez plus bouger afin de permettre un ciblage parfait de la lésion, mais vous pouvez respirer normalement pendant la séance. L’appareil tourne autour de vous et est un peu sonore.
Vous êtes seul(e) dans la salle de traitement pendant l’irradiation mais vous restez en contact avec les soignants par l’intermédiaire d’un microphone et d’une caméra vidéo. L’irradiation en elle-même dure environ 3 à 4 minutes, elle est totalement indolore. Le manipulateur revient près de vous dès que la séance est terminée. Au final, chaque séance de traitement peut durer de 5 à 25 mn environ, compte-tenu des temps de positionnement et de contrôle.
 En règle générale, toutes les séances de traitement sont identiques. Leur nombre dépend de la dose prescrite et peut varier d’une pathologie à une autre.
En règle générale, toutes les séances de traitement sont identiques. Leur nombre dépend de la dose prescrite et peut varier d’une pathologie à une autre.
Lors de la première séance et tout au long du traitement, des images sont réalisées afin de vérifier votre positionnement. Par ailleurs, la prise en compte des mouvements internes de vos organes permet d’assurer la reproductibilité de votre traitement, et assure la meilleure qualité possible.

 Les horaires des séances sont donnés en fin de semaine pour la semaine suivante. Une consultation hebdomadaire est prévue avec votre radiothérapeute. Si vous avez des contraintes particulières, merci de les communiquer au plus tard le mercredi de chaque semaine, de façon à planifier au mieux votre traitement.
Les horaires des séances sont donnés en fin de semaine pour la semaine suivante. Une consultation hebdomadaire est prévue avec votre radiothérapeute. Si vous avez des contraintes particulières, merci de les communiquer au plus tard le mercredi de chaque semaine, de façon à planifier au mieux votre traitement.
A noter que seuls les impératifs médicaux (séances de traitement de chimiothérapie, examens spécifiques demandés par votre médecin référent…) et les impératifs liés aux patients travaillant seront pris en compte de façon prioritaire.
Les autres impératifs seront pris en compte dans la mesure du possible, et compte-tenu du planning des traitements.
Votre parcours en curiethérapie
La curiethérapie permet de réaliser une irradiation très localisée. Elle peut venir en complément d’un traitement par radiothérapie externe.
Suite à votre rencontre avec votre médecin référent, votre traitement de curiethérapie est organisé.
En fonction du type de lésion, la curiethérapie peut avoir lieu en ambulatoire ou nécessiter un passage au bloc opératoire pour la pose d’un applicateur spécifique.
Dans ce dernier cas, l’organisation de vos rendez-vous (anesthésiste, bloc opératoire) est prise en charge par la secrétaire.
L’ensemble des séances de curiethérapie sont réalisées sur plusieurs jours.
Le jour de votre séance, l’équipe soignante vous accueille dans la salle de curiethérapie.
Voici une vidéo qui vous apportera un complément d’information sur ce sujet
Elle procède à votre installation. Le médecin met en place un applicateur qui permettra la réalisation du traitement. Lorsque l’irradiation démarre, vous êtes seul dans la salle, le personnel médical reste en contact permanent avec vous grâce à une surveillance audiovisuelle. La séance terminée, l’applicateur est retiré sans douleur.
Vous n’êtes pas radioactif et aucune précaution n’est à prendre vis-à-vis de votre entourage.
Elle procède à votre installation. Le médecin met en place un applicateur qui permettra la réalisation du traitement. Lorsque l’irradiation démarre, vous êtes seule dans la salle, le personnel médical reste en contact permanent avec vous grâce à une surveillance audiovisuelle. La séance terminée, l’applicateur est retiré sans douleur.
Vous n’êtes pas radioactif et aucune précaution n’est à prendre vis-à-vis de votre entourage.
Votre parcours en chimiothérapie
Avant le début de votre traitement, un dispositif de chambre implantable, appelé CIP ou PAC vous sera posé. Il permet d’éviter les piqûres multiples au niveau du pli du coude. Il diminue les risques d’infection, autrefois plus fréquents avec des cathéters externes.
Voici une vidéo qui vous apportera un complément d’information sur ce sujet
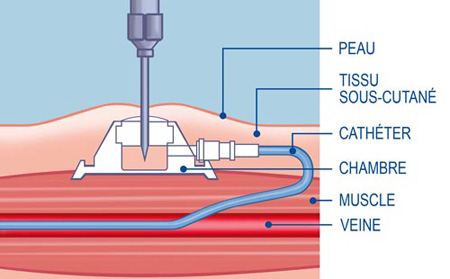
Ce dispositif est implanté sous la peau, lors d’une anesthésie locale ou générale.
Il permet d’avoir une voie veineuse centrale permanente pour les traitements injectables dispensés sur une longue durée en Ambulatoire, comme les traitements de chimiothérapie.
Après vérification du bon fonctionnement et du bon positionnement de la chambre implantable, l’infirmière peut dispenser le traitement de chimiothérapie.
Elle pique dans le dispositif, au travers de la peau, à l’aide d’une aiguille spécifique, dite « aiguille de Huber ». Le traitement de la perfusion est ainsi diffusé dans le dispositif, puis dans le cathéter, pour être délivré dans la veine cave supérieure, et enfin dans la circulation sanguine générale.
En cours de traitement et avant votre séance de chimiothérapie, il est nécessaire de vous présenter auprès du secrétariat de votre oncologue.
Celui-ci autorisera la réalisation de votre cure de chimiothérapie, au vu des résultats de votre dernier bilan sanguin.
 Vous pourrez ensuite vous présenter dans le service de chimiothérapie afin de recevoir votre traitement.
Vous pourrez ensuite vous présenter dans le service de chimiothérapie afin de recevoir votre traitement.
La prescription de la cure est effectuée via un logiciel sécurisé, et est directement transmise à la Pharmacie de la clinique.
Après contrôle de qualité et validation de la prescription par le pharmacien, la fabrication des poches peut commencer dans un isolateur qui garantit un environnement stérile.
Après une dernière vérification des poches d’anti-cancéreux, le pharmacien autorise leur transport dans l’unité de chimiothérapie.
Ces différentes phases nécessitent un délai de 1h45 à 2h30 à compter de la réception de l’ordonnance validée par l’oncologue à la pharmacie.
Votre suivi médical pendant / après votre traitement
Pendant votre traitement
Pendant votre traitement, vous rencontrerez régulièrement votre oncologue. Celui-ci vous recevra en consultation pour faire le point sur votre traitement et vérifier votre état général.
Vous rencontrerez également à chacune de vos visites au centre, l’équipe paramédicale qui est à votre écoute. N’hésitez pas à lui faire part de vos questions et de vos inquiétudes. Elle saura vous conseiller et programmer une consultation avec votre oncologue si nécessaire.
Tout au long de votre traitement, votre médecin oncologue sera amené à vous prescrire des bilans sanguins avant chaque cure. Il vérifie ainsi que votre numération sanguine permet l’administration du traitement.
De plus, un scanner de réévaluation permettra de vérifier l’évolution de votre maladie. Il est réalisé 2 à 3 mois après le début de votre traitement.
Après votre traitement
– Une fois les traitements terminés, nous vous proposons un suivi médical.
Cette surveillance a 2 objectifs :
– Vérifier l’absence de séquelles à distance des traitements, et s’il y en a, les prendre en charge de manière optimale
– Confirmer la persistance de la rémission et de la guérison
 Cette surveillance est réalisée selon un calendrier déterminé, en fonction de la pathologie que vous avez présentée et des traitements que vous avez reçus.
Cette surveillance est réalisée selon un calendrier déterminé, en fonction de la pathologie que vous avez présentée et des traitements que vous avez reçus.
Elle associe des examens biologiques et / ou radiologiques réalisés à intervalles réguliers, toujours suivis d’une consultation médicale.
Les acteurs médicaux de cette surveillance sont multiples et agissent en coordination : oncologue, radiothérapeute, médecin spécialiste d’organe, médecin traitant, chirurgien…
Chaque consultation de surveillance donne lieu à un courrier médical de synthèse, adressé à l’ensemble des médecins qui assurent votre suivi.
En cas de besoin vous pouvez solliciter un rendez-vous supplémentaire auprès de votre oncologue pour toute question en lien avec votre cancer.
Toutefois, votre médecin traitant reste votre interlocuteur privilégié pour toute autre interrogation. Il prendra contact avec l’oncologue s’il le juge nécessaire.
Même après la fin de votre traitement, nos équipes restent à votre écoute
La recherche clinique
Voici une vidéo qui vous apportera un complément d’information sur ce sujet
La possibilité de faire de la recherche clinique au sein d’un établissement est un atout à la fois pour les médecins et les patients.
Et c’est une évidence pour nos médecins.
Le pourquoi :
– Augmenter l’espérance de vie de nos patients tout en maintenant leur qualité de vie
– Permettre à nos patients d’avoir accès de façon plus précoce mais sécurisée aux dernières innovations thérapeutiques
– Pour le patient pouvoir se dire que son expérience de la maladie apportera un bénéfice aux générations futures
– Etre au cœur de la recherche aide les médecins à s’interroger sur leur pratique quotidienne de la médecine
– La lutte contre le cancer est indissociable de la recherche clinique, laquelle a été intégrée comme priorité et objectif du nouveau plan cancer 2014-2019.
« Inclure 50 000 patients par an dans des essais thérapeutiques en 2019. »
Plan Cancer 3 (2014-2019) – Mesure 5. Action 5.2
http://www.e-cancer.fr/Plan-cancer/Plan-cancer-2014-2019-priorites-et-objectifs/Les-17-objectifs-du-Plan2/Objectif-5-Accelerer-l-emergence-de-l-innovation-au-benefice-des-patients
Toutefois pouvoir proposer à nos patients de participer à des essais cliniques tout en leur assurant qualité des résultats et sécurité nécessite organisation, formation et du personnel dédié comme les attachés de recherche clinique.
Après avoir reçu le soutien ponctuel d’attachés de recherche clinique mobiles mis à disposition par l’Institut National du Cancer (INCa) et le ministère de la santé via le réseau régional de cancérologie, les médecins de l’Institut de Cancérologie de Bourgogne ont fait le choix de créer leur propre unité de recherche clinique.
En janvier 2014, La direction de l’Institut de Cancérologie de Bourgogne a embauché à temps complet une attachée de recherche clinique pour ses 3 sites.
Quelques chiffres :
Depuis le dernier trimestre 2011, 463 patients ont été inclus dans une étude dont 64 courant 2015.
40 études, toutes phases confondues ont été ouvertes depuis le début de notre activité de recherche clinique et 15 sont encore en cours de recrutement.
10 autres essais devraient être mis en place d’ici la fin du 1er trimestre 2016.
Nous collaborons à la fois avec des promoteurs académiques (Instituts, Universités, groupes coopérateurs (cf § promoteurs)…) et des promoteurs industriels.

